マイコプラズマ肺炎とは

マイコプラズマ肺炎は、一言で言うと「小児や若い人がかかりやすい頑固な咳をともなう呼吸器感染症」です。
主に秋から冬にかけて多く見られ、学校や職場での集団感染も報告されています。
原因となるのは「肺炎マイコプラズマ(Mycoplasma pneumoniae )」と呼ばれているちょっと特殊な細菌です。
一度この細菌に感染すると、私たちの身体は防御反応として咳などの症状を引き起こします。
そのため、免疫システムがまだ整っていない乳児が発症に至ることは少なく、免疫応答が強くなっていく幼児期、学童期、青年期が中心となり、特に7~8歳頃にピークがあります。
感染部位によって重症度が異なり、気管支に感染する「マイコプラズマ気管支炎」よりも、肺の奥まで感染する「マイコプラズマ肺炎」の方が重症です。
早期発見・早期治療が大切な疾患であるがゆえ、2週間以上咳が続く場合は医療機関を受診するようにしましょう。
マイコプラズマ肺炎の症状
皆さんは「マイコプラズマ肺炎」にかかったことはありますか?
2024年は特に子供たちの間で流行している呼吸器感染症ですが実は大人の方でも感染するのです。
一見、普通の風邪のような症状から始まるため、見逃されやすい病気でもあります。
ここでは、その特徴的な症状について解説していきます。
まずは潜伏期間です。
この病気の厄介なポイントは、感染から発症までの期間(潜伏期間)が2~3週間と長い事です。
その結果、知らないうちに周囲に感染を広げてしまう可能性があると言う訳です。
従って、学校や職場のような閉鎖空間では集団感染が起きやすいのです。
続いてどのような症状の経過をたどるのかを見ていきましょう。
始めは風邪に似た初期症状から始まります。
37度前後の微熱、全身のだるさ、頭痛、喉の痛み伴うことが多いです。
稀に幼児などで、鼻水や鼻づまりを発症する方もおります。
初期症状が現れてから3~5日経過した頃から乾いた咳が始まり、徐々に強くなる傾向にあります。
特に夜間から明け方にかけて咳が悪化し眠れないほど激しい咳込み・痰を伴わない乾いた咳が続くようになります。
その後徐々に症状も寛解してきますが、熱が下がった後でも3~4週間程度は咳が続きます。
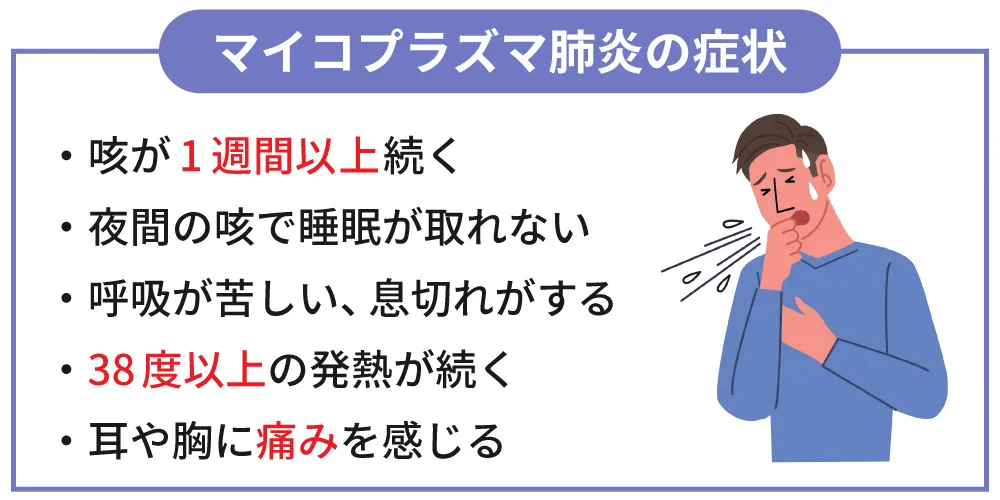
従って、以下の5項目について
①咳が1週間以上続く
②夜間の咳で睡眠が取れない
③呼吸が苦しい、息切れがする
④38度以上の発熱が続く
⑤耳や胸に痛みを感じる
このような症状が出た場合にはマイコプラズマ肺炎を疑い、直ちに医療機関を受診するようにしましょう。
また、稀ではありますが、中耳炎、気管支喘息、髄膜炎、肝炎、心筋炎、胸膜炎などの合併症を併発する症例も報告されています。
特に気を付けなければいけないことは、マイコプラズマ肺炎に感染すると、その後長期的な肺機能の低下、喘息様症状の持続、気管支の過敏性が後遺症として残る場合があります。
マイコプラズマ肺炎は適切な治療を受ければ、通常は完治する疾患です。
しかし、重症化や合併症のリスクを考えると、早期発見・早期治療が何より重要であることがわかります。
特に咳が長引く場合は、「様子を見よう」と放置せず、積極的に医療機関を受診するようにしましょう。
マイコプラズマ肺炎の感染経路と検査方法
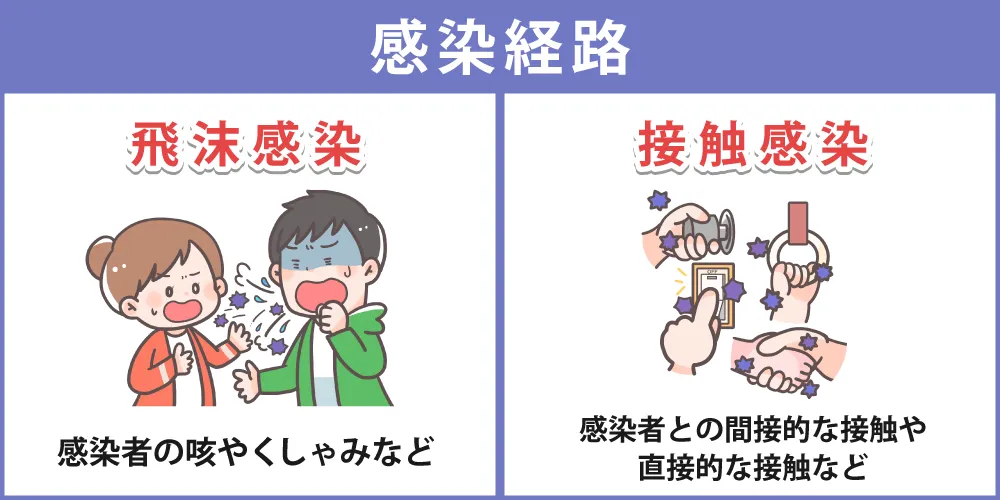
マイコプラズマ肺炎は、主に2つの感染経路で広がります。
感染予防のためにも、それぞれの経路の特徴を詳しく理解しましょう。
①飛沫感染(ひまつかんせん)
咳やくしゃみをすると、口から細かい水滴が飛び散ります。
この細かい水滴を「飛沫(ひまつ)」と言います。
感染者の咳やくしゃみによって放出される飛沫には原因となる細菌が多く含まれています。
これを吸い込むことにより感染するのが飛沫感染です。
また飛沫感染は気道の粘膜だけでなく、目の粘膜からも侵入することにより感染する可能性があります。
通常飛沫は水分を含んでおりそれなりの大きさと重さがあるため、口から勢いよく飛び出したとしても1~2メートルの範囲内に落下します。
このため、対面での会話や近距離での接触には特に注意が必要です。
特に、密閉された空間での会話や換気の悪い教室、会議室、混雑した電車やバス内、カラオケボックスなどの小規模密室などが、感染リスクが高まる状況と言われています。
②接触感染(せっしょくかんせん)
接触感染とは感染者から排出された体液などに「直接」触れるか、または体液などによって汚染されたものに「間接的」に触ることにより起こる感染方法です。
感染者が咳やくしゃみをした際、手で押さえた場合には汚染された体液が手に付着しますよね。
その手と直接握手をしてしまうと今度は自分の手に感染者の体液が付着します。
しかし手に付着しただけでは実は感染はしないのです。
体液が付着した手で、口や鼻・目などの粘膜を触ったり食べ物を食べたりすることで初めて感染が起こります。
その他、感染者が触ったエレベーターのボタンや電車のつり革、共用のパソコンキーボード、ドアノブなどに触れてしまうと、同様に感染者の体液が手に付着してしまいます。
このように「もの」を介することによって間接的に感染してしまうこともあります。
マイコプラズマ肺炎の感染状況は2024年において、警戒すべきレベルに達しています。
具体的な数字を見てみましょう。
2024年の第35週(8月末頃)までの報告数は、1医療機関あたり12.36人で、全国での報告総数は約6,000件に迫る勢いです。
これは2016年の大流行時に次ぐ深刻な状況となっています。
地域別の感染状況を見ていきましょう。
現在、特に警戒が必要なのは西日本地域です。
愛知県と大阪府が同率で最も多く(1医療機関あたり2.67人)、続いて兵庫県、岐阜県、東京都の順で感染者が報告されています。
実に46都道府県から感染報告があり、全国的な広がりを見せています。
最も注目すべき点は、子どもたちへの感染が圧倒的に多いことです。
小学校低学年(5~9歳)においては全体の43.5%、また10代(10~19歳)においては全体の30.9%、 つまり、学童期の子どもたちが全体の7割以上を占めていると報告されているのです。
言い換えれば3割は大人の感染も見られているということですので注意しましょう。
さらに、今年の特徴的な傾向として、例年と異なり、男性の感染者が53.9%とやや多いことが挙げられます。
これは過去5年間、女性の感染者が多かった傾向から変化しています。
ここからはマイコプラズマ肺炎を疑った際に行われる主な検査方法について、分かりやすく解説していきます。
主な検査方法として以下の3つが挙げられます。

①画像検査(レントゲン・CT)
マイコプラズマ肺炎の特徴的な所見として、「すりガラス状陰影」と呼ばれる影が高頻度(約86%)で確認されます。
また気管支の周りに特徴的な影が出ることも多いようです。
画像検査は単にマイコプラズマ肺炎かどうかを判断するだけでなく、症状の重症度を評価するうえでも重要な役割を果たしています。
ただし、マイコプラズマかどうかを100%判別するものではありません。
②マイコプラズマ迅速抗原検査
インフルエンザ検査のように、15分程度で結果が分かる迅速検査です。
手軽に検査ができるという利点があります。
精度は60~80%程度とやや低めです。
そのため、この検査単独での診断は避け、他の検査結果や症状と合わせて総合的に判断する材料の一つとして使用されます。
簡単に使用できますが、陰性の時に100%陰性であるとは言いにくいという欠点もあります。
③血液検査
マイコプラズマ肺炎では、一般的な細菌性肺炎とは異なり、白血球数が比較的少ないことが特徴となっています。
また、CRPなどの炎症マーカーと組み合わせることで、より正確な診断が可能になります。
特に確実な診断が必要な場合は、血液中のマイコプラズマ抗体価を測定します。
但し、結果が出るまで2~3日かかるため、あまり外来向きとは言えません。
時間がかかるのが難点ですが、最も信頼性の高い検査方法の一つです。
精度も高く迅速で安価と言う全てを兼ねた検査は今のところないのが実情となっています。
従って、これらの検査を組み合わせることで、より正確な診断を行っています。
マイコプラズマ肺炎の治療法
大前提としてマイコプラズマ感染症は軽症で済む人が多く、安静にしていれば自然治癒することも多い疾患です。
そのため必ずしも抗生物質の使用が必要と言う訳ではありません。
マイコプラズマ感染者の3~5%の方が稀に重症化して重い肺炎などを発症することがあります。
肺炎や気管支炎になってしまった場合には適切な処置が必要です。
まず、検査によってマイコプラズマ肺炎と診断がついたら、いよいよ治療が始まります。
治療は主に抗生物質を用いて原因となる菌をたたくこと、そして症状を和らげるための対症療法の2つのアプローチにより行われます。
では実際にどんな種類の治療薬が使用されるのでしょうか?
そもそも原因となる菌の肺炎マイコプラズマは細胞壁をもっていません。
従って、細胞壁に作用して殺菌するタイプの抗生物質、例えばペニシリン系やセフェム系抗生物質は効果がないのです。
では効果のある抗生剤とは一体どれでしょうか?
ここからは治療法について詳しく解説していきます。
抗生物質と抗菌薬
ここではマイコプラズマ肺炎と確定診断された後に使用される抗菌薬について解説していきます。
その前に、抗生物質や抗菌薬ってよく耳にしますよね?
この2つの治療薬の違いって知っていますか?
「抗菌薬」は細菌の増殖を抑制し、細菌を殺す医薬品です。
殺菌効果があるものは生物由来・人工物全てをひっくるめて「抗菌薬」と呼ばれます。
そして、「抗菌薬」のなかでも、細菌や真菌と言った生き物から作られるものを「抗生物質」と呼びます。
とはいえ、一般的にはほぼ同義として使用されることが多いようです。
また当サイトメデマートコラム内にある「抗生物質の種類と使い方・細菌へ効果や耐性菌を防ぐ注意点など解説」では抗生物質についてもっと詳しい内容が紹介されています。
ではマイコプラズマ肺炎に感染した場合に使用される抗菌薬を見ていきましょう。
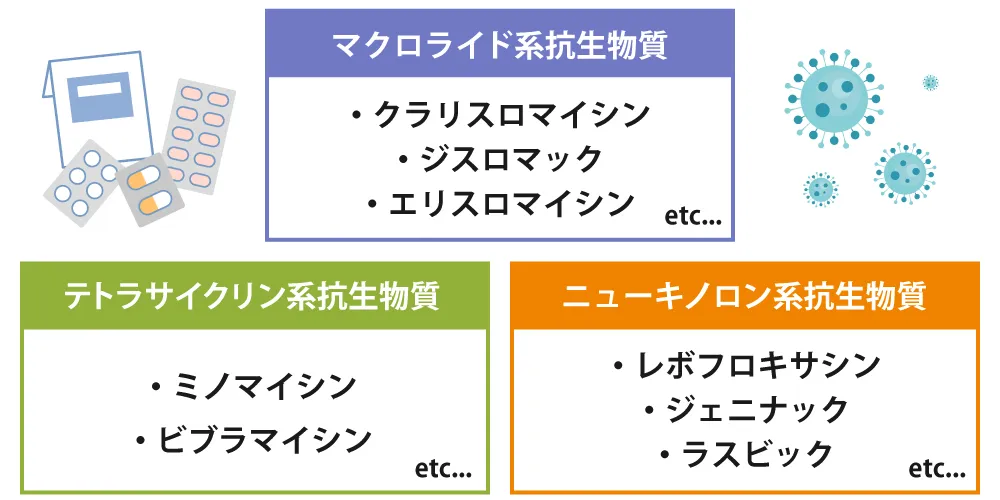
主な治療薬は以下の3種類です。
①マクロライド系抗生物質
代表的な医薬品としてクラリスロマイシンやジスロマック、エリスロマイシンなどがあります。
現在の第一選択薬として使用されています。
また当サイトメデマートコラム内にある「抗生物質クラリスロマイシンとは?効果・飲み方・副作用などを解説」ではクラリスロマイシンについてもっと詳しい内容が紹介されています。
②テトラサイクリン系抗生物質
代表的な医薬品としてミノマイシンなどがあります。
ただし、ミノマイシンは8歳未満のお子さんへの使用は原則禁忌になっています。
③ニューキノロン系抗生物質
代表的な医薬品としてレボフロキサシン、ジェニナック、ラスビック、オゼックスなどがあります。
第二選択薬として位置づけられています。
これらの医薬品は実は当サイトメデマートでも販売しており、通販によって購入することが可能です。
「マクロライド系」
| 商品名 | ジスロマック | アジー | バイオマイシン | エリスロマイシンTC |
|---|---|---|---|---|
| 画像 |  |  |  |  |
| 有効成分 | アジスロマイシン水和物250mg | アジスロマイシン水和物250mg/500mg/1000mg | クラリスロマイシン250mg/500mg | エリスロマイシン200mg |
| メーカー | Pfizer(ファイザー) | Cipla(シプラ) | German Remedies(ジャーマンレメディ)、Zydus(ザイダス) | Polfa Tarchomin S.A.(ポルファタルコミン) |
| URL | ジスロマックの購入はこちら | アジーの購入はこちら | バイオマイシンの購入はこちら | エリスロマイシンTCの購入はこちら |
「ニューキノロン系」
| 商品名 | エルクイン | レボフロックス |
|---|---|---|
| 画像 |  |  |
| 有効成分 | レボフロキサシン水和物250mg/500mg/750mg | レボフロキサシン水和物250mg |
| メーカー | Cipla(シプラ) | Cipla(シプラ) |
| URL | エルクインの購入はこちら | レボフロックスの購入はこちら |
「テトラサイクリン系」
| 商品名 | ミノシン | ミノサイクロン |
|---|---|---|
| 画像 |  |  |
| 有効成分 | ミノサイクリン塩酸塩 50mg/100mg | ミノサイクリン塩酸塩 100mg |
| メーカー | Teofarma(テオファーマ) | Steris Pharma(ステリスファーマ) |
| URL | ミノシンの購入はこちら | ミノサイクロンの購入はこちら |
早く治すための方法と注意点
ここからは一刻も早くマイコプラズマ肺炎を治療するための方法と注意点について詳しく解説していきます。
最も重要な方法として以下の3点が挙げられます。
①十分な休息をとり安静にすること
マイコプラズマ肺炎にかかると、咳や発熱により体力を大きく消耗してしまいます。
この時期に無理をすると症状が長引いたり、重症化するリスクが高まります。
特に発症初期の1週間は、できるだけ休養を取ることが大切です。
ゆっくりと睡眠をとり、静かに過ごしましょう。
②抗菌薬をしっかり飲み切ること
医師から処方される抗菌薬は、症状改善するための重要なカギとなります。
注意しなければいけないことは、決められた時間に正しい量を服用することです。
また症状が改善しても処方された分は最後までしっかり飲み切ることが必要です。
もし、途中で服用を中断してしまうと、症状が再燃したり、薬剤耐性菌を生む原因になる可能性があります。
③免疫力アップのための生活習慣
体の抵抗力を高めることで、回復を早めることができます。
バランスの良い食事(特にタンパク質とビタミンを意識)、適度な水分補給(1日2L程度)、室内の湿度・温度を適切に管理すること、そして規則正しい生活リズムを維持することが重要です。
また、周囲への感染予防のため、マスク着用やうがい・手洗いをしっかり行うように心がけましょう。
早く治すための方法と注意点
マイコプラズマ肺炎は、一般的に重症化することは少ないと言われています。
しかし稀に合併症を引き起こすリスクがあります。
ここでは命に係わる可能性のある合併症と、その治療法について解説していきます。
①閉そく性細気管支炎(BO)
最も注意が必要な合併症の一つです。
マイコプラズマ肺炎感染者の約5%に発症すると言われており、気道が炎症で狭くなることで深刻な呼吸困難を引き起こします。
治療では、通常の抗生物質療法では改善が困難です。
発症初期からステロイド治療が必須となる疾患です。
入院による厳重な管理が必要です。
②心筋炎・横断性脊髄炎
全身性の合併症として、心臓の筋肉の炎症(心筋炎)や神経系の障害(横断性脊髄炎)が発症することがあります。
治療アプローチとして速やかな診断と治療開始が重要です。
症状に応じた対症療法を行い、場合によっては免疫グロブリン療法なども考慮されます。
③細菌の混合感染
時間経過とともに、肺炎球菌やインフルエンザ菌などによる二次感染のリスクが高まります。
治療のポイントとして広域スペクトラムの抗生物質による治療が必要です。
複数の抗生物質の併用が必要となることもあります。
耐性菌の出現に注意した薬剤選択を行い、定期的な培養検査による起炎菌の確認を行います。
その他の合併症として
④吸器系の合併症
気管支炎、胸膜炎、重篤な肺炎などがあり、特に高齢者や基礎疾患がある方は要注意です。
⑤神経系の合併症
脳炎、髄膜炎、ギランバレー症候群・膵炎・中耳炎・肝炎・心筋炎などがあります。
非常に稀ですが、発症すると重篤化する可能性があります。
⑥皮膚・粘膜の合併症
スティーブンス・ジョンソン症候群、結節性紅斑などがアレルギー反応として現れることがあります。
⑦血液系の合併症
溶結性貧血、血小板減少などが免疫系の異常反応により起こることがあります。
治療において最も重要なことは、マクロライド系抗生物質による初期治療です。
日本呼吸器学会のガイドラインでは、投与後48~72時間での効果判定が推奨されています。
この時点で改善が見られない場合、合併症の可能性を考慮した治療方針の見直しが必要です。
また、ペニシリン系やセフェム系抗生物質での長期的な経過観察は避けるべきです。
適切な治療が遅れることで、より深刻な合併症のリスクが高まる可能性があるためです。
マイコプラズマ肺炎、子供と大人の違い

マイコプラズマ肺炎は実は大人と子供では症状の現れ方や経過が違うということを知っていますか?
マイコプラズマ肺炎は、一般的に考えられているのとは少し異なる特徴を持っています。
実は、免疫力が強い人の方が発症しやすいのです。
特に成人の中でも免疫力が強い20代、30代の若い世代の方が発症しやすいと言われています。
その理由として「体の免疫反応が活発なため」が挙げられます。
免疫力が強いからこそ、マイコプラズマに対して過剰に反応してしまい、結果として症状が現れやすくなるのです。
一方で、免疫力がまだ発達途上の幼児や小児、また免疫機能が低下している高齢者は、むしろ発症しにくい傾向にあります。
ただし、最近の高齢者は以前と比べて健康状態が良好な方が増えており、65歳くらいまでの方なら十分に発症する可能性があります。
症状の現れ方には大人と子供で違いがあります。
若い世代では強い免疫反応により、発熱や咳などの症状が顕著に出やすく、一方で高齢者は比較的軽症で経過することが多いとされています。
ただし、これは一般的な傾向であり、個人の健康状態や生活環境によって大きく異なる場合があります。
幼児や小児の症状と注意点
ここからは幼児や小児に現れる症状についてわかりやすく解説していきます。
主な症状として、発熱(38度前後)、体のだるさ、頭痛と言った風邪に似た症状で始まります。
特徴的なのは、これらの症状が出てから3~5日後に咳が出始めることです。
痰の絡まない乾いた咳で始まり、次第に激しくなっていきます。
解熱後も咳が3~4週間も続くことが特徴的で、保護者の方々を心配させる原因となっています。
特に年長児では、後半になるにしたがって痰の絡んだ湿った咳に変わっていくことが多いようです。
幼児の場合は、以下のような症状が現れやすいことが知られています。
- 鼻水や鼻づまりなどの鼻炎症状
- のどの痛みや声のかすれ
- 耳の痛み
- お腹の具合が悪くなる
- 発疹
一般的な細菌性肺炎と比べると、体の状態はそれほど悪くならないことが多いのが特徴です。
ただし、約40%のお子様で喘鳴(ゼーゼー、ヒューヒュー)が認められ、喘息のような症状を引き起こすこともあります。
通常は軽症で済むことが多いですが、中には重症化するケースもあったりします。
以下のような場合には、すぐに医療機関を受診するようにしましょう。
- 呼吸が苦しそう
- 元気がなくぐったりしている
- 水分が取れない
- 38度以上の熱が続く
何よりも早期発見が重要な疾患です。
風邪に間違われやすい症状ですので治療が遅れることで命取りになることもある感染症ですので幼稚園や学校などの状況も確認しておくようにしましょう。
大人における重症化のリスク
大人の場合、子供と比べて以下の点で注意が必要です。
①免疫力の低下
年齢とともに免疫力が低下することから、感染した際に重症化しやすくなります。
特に50歳以上の方は要注意です。
②基礎疾患の存在
糖尿病や心臓病、慢性肺疾患などの持病がある方は、症状が重篤化するリスクが高まります。
③生活習慣の影響
喫煙習慣や不規則な生活、ストレスなどが免疫力を低下させ、重症化の原因になります。
そのためマイコプラズマに感染した後、38.5度以上の発熱が3日以上続いたり、呼吸が苦しくなる、痰に血が混じる、胸の痛みが強くなる、食欲が著しく低下する、意識がはっきりしないなどの症状が現れた場合は要注意です。
特に注目すべき点として、マイコプラズマ肺炎特有の「歩行時や体動時の著しい息切れ」があります。
これは肺炎の重症度を示す重要なサインとなります。
マイコプラズマ肺炎で入院になるケースが多いのは、閉そく性細気管支炎や低酸素血症、呼吸困難を起こしている場合です。
発熱であれば40度近い高熱が数日間続く、食事・水分摂取が困難、呼吸するのが苦しい、胸や肺が痛む、意識がもうろうとするなどがある場合には直ちに医療機関を受診する必要があります。
もし仮に入院となった場合で心配されるのはどのくらいの期間入院になるか?ですよね。
マイコプラズマ肺炎により入院した場合、ほとんどが1~2週間程度で退院となっているようです。
但し、重症化症例に関しては稀に1ヶ月近く入院する場合もあります。
マイコプラズマ肺炎は適切な治療で改善する病気ですが、大人の場合は重症化リスクに特に注意するようにしましょう。
マイコプラズマ肺炎と風邪の見分け方
風邪なのか?マイコプラズマ感染症なのか?多くの人が迷うところではないでしょうか。
両者の症状は非常によく似ていますが、いくつか重要な違いがあります。
ここではマイコプラズマ肺炎と一般的な風邪症状のポイントとなる見分け方3選をわかりやすく解説していきます。
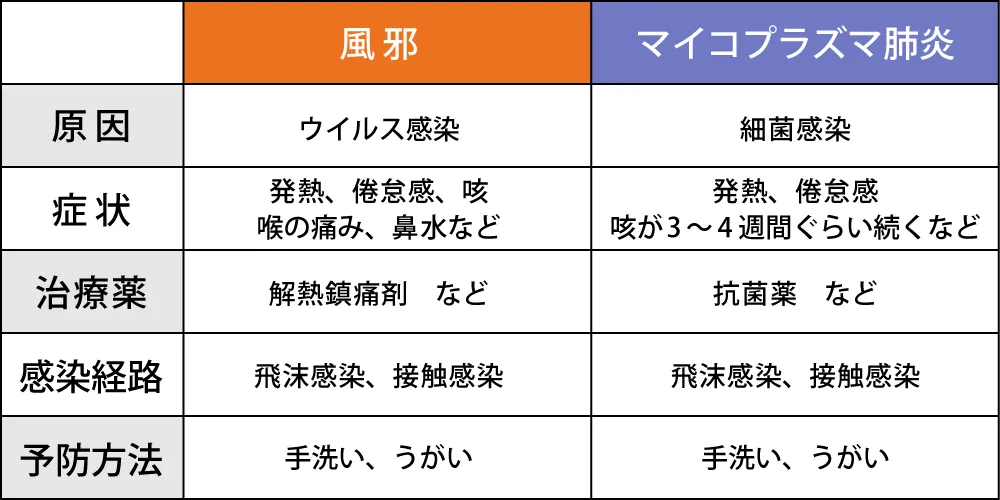
①咳の特徴と出現タイミング
風邪の場合には、喉の痛みや発熱と同時に咳が出始めるのが一般的です。
一方、マイコプラズマ肺炎では、まず発熱や体のだるさが現れ、その3~5日後から咳が出始めます。
この咳の出現タイミングの違いは、重要な見分けポイントとなります。
②鼻症状の有無
典型的な風では、くしゃみや鼻水、鼻づまりと言った症状がセットで現れます。
これに対して、マイコプラズマ肺炎では、基本的に鼻症状はほとんど見られません。
但し、小さなお子さんの場合には例外的に鼻水が出ることもありますので注意が必要です。
③症状の持続期間
風邪による咳は通常、1週間程度でほかの症状とともに改善してきます。
しかし、マイコプラズマ肺炎の場合では、熱が下がった後も咳が長引き、3~4週間も続くことがあります。
この長引く咳は、マイコプラズマ肺炎の特徴的な症状です。
マイコプラズマ肺炎は、市販の咳止めが効きません。
風邪のように軽症で済むことが多い感染症ですが、稀に重症化する可能性もあります。
早期発見・早期治療が基本になりますので3つのポイントのうち1つでも当てはまる症状がある場合には直ちに医療機関を受診し主治医の診察を受けるようにしましょう。
まとめ
マイコプラズマ肺炎は「肺炎マイコプラズマ」と呼ばれる細菌を病原体とする感染症です。
多くは小児への感染ですが、稀に大人でも感染することがあるため注意が必要です。
感染症法における取り扱いはインフルエンザや新型コロナ同様5類感染症になっていますのでそこまで恐れることはありません。
その症状は風邪に似ているため様子を見ていると治療が遅れる恐れがあることに注意が必要です。
主な症状として咳・倦怠感・頭痛が挙げられます。
基本的には軽症で完治するようですが稀に重症化する可能性もあることを頭に入れておきましょう。
マイコプラズマ肺炎感染症における治療法は確立しているため早期に病院を受診するようにするとよいでしょう。
特に気を付けなければいけない点として、その感染力が挙げられます。
幼稚園・保育園・小学校での感染拡大、大人であれば会社において感染拡大が考えられます。
人にうつす可能性があるためマスク着用など感染防御策を講じましょう。
自己判断は危険です。
咳が長引く場合は、かかりつけ医に相談し、適切な診断と治療を受けることが大切です。
予防と早期発見、適切な治療が、マイコプラズマ肺炎との上手な付き合い方となります。
出典
国立感染症研究所(マイコプラズマ肺炎とは)
厚生労働省(マイコプラズマ肺炎)
国立感染症研究所(マイコプラズマ肺炎の発生状況について)
Mycoplasma pneumoniae Pneumonia: Radiographic and High-Resolution CT Features in 28 Patients
Chest imaging classification in Mycoplasma pneumoniae pneumonia is associated with its clinical features and outcomes





